Das Hüftgelenk (HJ) ist ein komplexes Gelenk, das aus mehreren Knochen besteht: Femur, Schambein, Darmbein und Sitzbein. Es ist von periartikulären Taschen und einem kräftigen Muskel-Band-Korsett umgeben, das durch subkutanes Fett und Haut geschützt ist.
Darmbein, Sitzbein und Schambein bilden den Beckenknochen und sind am Acetabulum durch hyalinen Knorpel verbunden. Diese Knochen verschmelzen vor dem 16. Lebensjahr miteinander.
Eine Besonderheit des Femurgelenks ist die Struktur des Acetabulums, das im oberen Teil und an der Seite nur teilweise mit Knorpel bedeckt ist. Die mittleren und unteren Segmente sind von Fettgewebe und dem Ligamentum femorale besetzt, die von einer Synovialmembran umgeben sind.
Ursachen
Schmerzen im Hüftgelenk können intraartikuläre Elemente oder benachbarte Strukturen schädigen:
- Haut und Unterhautgewebe;
- Muskeln und Bänder;
- Gelenkbeutel;
- Hüftpfannenlippe (knorpeliger Rand, der am Rand der Hüftpfanne verläuft);
- Gelenkflächen des Femurs oder des Beckenknochens.
Schmerzen im Gelenkbereich werden durch Entzündungen oder eine Verletzung der Integrität seiner konstituierenden Strukturen verursacht. Am häufigsten treten Schmerzen auf, wenn eine Infektion in die Gelenkhöhle eintritt (infektiöse Arthritis) und eine Autoimmunläsion (rheumatoide und reaktive Arthritis).
Nicht weniger häufig sind mechanische Verletzungen, durch die die Epiphysen von Knochen, Bändern, Synovialmembranen und anderen Geweben beschädigt werden. Traumatisierung ist anfälliger für aktive Menschen und Sportler mit hoher körperlicher Anstrengung.
Gefährdet sind auch ältere Menschen, die aufgrund degenerativ-dystrophischer Knorpelveränderungen Schmerzen im Beckenknochen haben, sowie Kinder und Jugendliche in der Zeit der Hormonumstellung.
Schmerzen im Hüftgelenk auf der linken oder rechten Seite werden durch Stoffwechselerkrankungen verursacht - zum Beispiel Diabetes mellitus, Pseudogicht und Übergewicht.
Die vollständige Liste möglicher Krankheiten lautet wie folgt:
- Perthes-Krankheit;
- Arthrose;
- Koenig-Krankheit;
- diabetische Arthropathie;
- Pseudogicht;
- intermittierende Hydrathrose (intermittierende Wassersucht des Gelenks);
- Chondromatose;
- reaktive, rheumatoide und infektiöse Arthritis;
- juvenile Epiphyseolyse;
- Verletzung.
Perthes-Krankheit
Bei der Perthes-Krankheit ist die Blutversorgung des Hüftkopfes gestört, was zu einer aseptischen Nekrose (Absterben) von Knorpelgewebe führt. Meist leiden Kinder unter 14 Jahren, meist Jungen.
Leitsymptom der Perthes-Krankheit sind ständige Schmerzen im Hüftgelenk, die sich beim Gehen verstärken. Nicht selten klagen Kinder über schmerzende Beine ab der Hüfte und beginnen zu hinken.
Im Anfangsstadium sind die Symptome mild, was zu einer späten Diagnose führt, wenn bereits eine Eindrucksfraktur (intraartikuläre Fraktur) auftritt. Der destruktive Prozess wird von einer Zunahme der Schmerzen, Schwellungen der Weichteile und Steifheit der Gliedmaßenbewegungen begleitet. Der Patient kann den Oberschenkel nicht nach außen drehen, drehen, beugen oder aufrichten. Es ist auch schwierig, das Bein zur Seite zu bewegen.
Es werden auch Verletzungen des autonomen Nervensystems beobachtet: Der Fuß wird kalt und blass, während er stark schwitzt. Manchmal steigt die Körpertemperatur auf subfebrile Werte.
Hinweis: Bei der Perthes-Krankheit kann die Läsion einseitig und beidseitig sein. In den meisten Fällen leidet eines der Gelenke weniger und erholt sich schneller.
Arthrose
Arthrose des Hüftgelenks wird Coxarthrose genannt und wird hauptsächlich bei älteren Menschen diagnostiziert. Die Krankheit schreitet langsam fort, verursacht aber irreversible Veränderungen. Der pathologische Prozess beginnt mit einer Schädigung des Knorpels, der durch eine Zunahme der Dichte und Viskosität der Synovialflüssigkeit dünner wird.
Die Entstehung einer Coxarthrose führt zu Gelenkdeformitäten, Muskelatrophie und einer erheblichen Bewegungseinschränkung bis hin zur vollständigen Immobilität. Das Schmerzsyndrom bei Arthrose hat einen wellenförmigen (nicht dauerhaften) Charakter und ist an der Außenseite des Oberschenkels lokalisiert, kann sich aber auf die Leiste, das Gesäß und den unteren Rücken ausbreiten.
Im zweiten Stadium der Arthrose bedeckt der Schmerz die Innenseite des Oberschenkels und reicht manchmal bis zum Knie. Mit fortschreitender Erkrankung nehmen die Hüftschmerzen zu und lassen nur manchmal in Ruhe nach.
Coxarthrose ist primär und sekundär. Primäre Coxarthrose entwickelt sich vor dem Hintergrund einer Osteochondrose oder Arthrose des Knies. Voraussetzung für eine sekundäre Coxarthrose können Hüftdysplasie, angeborene Hüftluxation, Morbus Perthes, Arthritis und traumatische Verletzungen (Luxationen und Frakturen) sein.
Morbus Koenig
Wenn der Oberschenkel seitlich im Gelenkbereich schmerzt, kann die Ursache ein Absterben von Knorpelgewebe (Nekrose) sein – Morbus Koenig. Diese Krankheit tritt am häufigsten bei jungen Männern im Alter von 16 bis 30 Jahren auf, die über Schmerzen, eingeschränkte Bewegungsfreiheit und periodisches „Einklemmen" des Beins klagen.
Die Koenig-Krankheit entwickelt sich in mehreren Stadien: Zuerst wird der Knorpel weicher, dann dicker und beginnt sich von der Gelenkoberfläche des Knochens zu lösen. Im dritten oder vierten Stadium wird der nekrotische Bereich abgestoßen und tritt in die Gelenkhöhle ein. Dies ist auf die Ansammlung von Ergüssen (Flüssigkeit), Bewegungssteifigkeit und Blockierung des linken oder rechten Gelenks zurückzuführen.
Hinweis: Das Vorhandensein einer "Gelenkmaus" im Hüftgelenk führt zur Entwicklung einer Coxarthrose.
diabetische Arthropathie
Osteoarthropathie oder Charcot-Gelenk wird bei Diabetes mellitus beobachtet und ist durch fortschreitende Deformität gekennzeichnet, die von Schmerzen unterschiedlicher Intensität begleitet wird. Schmerzempfindungen werden eher schwach ausgedrückt oder fehlen vollständig, da die Empfindlichkeit bei dieser Krankheit aufgrund pathologischer Veränderungen der Nervenfasern stark reduziert ist.
Diabetische Arthropathie tritt bei einem langen Verlauf von Diabetes auf und ist eine seiner Komplikationen. Es tritt am häufigsten bei Frauen auf, die keine vollständige Behandlung erhalten haben oder unwirksam waren. Zu beachten ist, dass die Hüftgelenke äußerst selten betroffen sind.
pseudogicht
Als Folge einer Verletzung des Kalziumstoffwechsels beginnen sich Kalziumkristalle im Gelenkgewebe anzusammeln, und es entwickelt sich eine Chondrokalzinose oder Pseudogicht. Die Krankheit erhielt ihren Namen aufgrund der Ähnlichkeit der Symptome mit der Gicht, die durch einen anfallsartigen Verlauf gekennzeichnet ist.
Akute und scharfe Schmerzen treten plötzlich auf: Der betroffene Bereich wird rot und schwillt an und fühlt sich heiß an. Ein Entzündungsanfall dauert mehrere Stunden bis mehrere Wochen, dann geht alles vorbei. Bei Chondrokalzinose sind Schmerzen auf der linken oder rechten Seite des Beckens möglich.
Pseudogicht tritt in den allermeisten Fällen ohne erkennbare Ursache auf und auch bei der Untersuchung sind Störungen des Kalziumstoffwechsels nicht feststellbar. Vermutlich liegt die Ursache der Erkrankung in einer lokalen Stoffwechselstörung innerhalb des Gelenks. Bei einem von hundert Patienten entwickelt sich Chondrokalzinose vor dem Hintergrund bestehender systemischer Erkrankungen - Diabetes, Nierenversagen, Hämochromatose, Hypothyreose usw.
Synoviale Chondromatose
Chondromatose der Gelenke oder knorpelige Inselmetaplasie der Synovialmembran betrifft hauptsächlich große Gelenke, zu denen auch die Hüfte gehört. Am häufigsten tritt diese Pathologie bei Männern mittleren Alters und älteren Menschen auf, aber es gibt Fälle von angeborener Chondromatose.
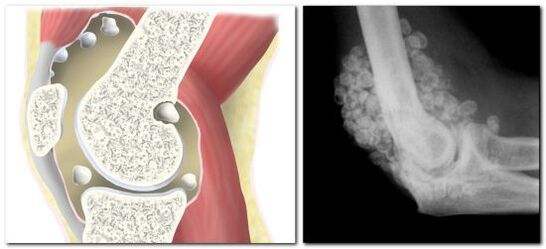
Bei der Chondromatose degeneriert die Synovialmembran zu Knorpel- oder Knochengewebe, wodurch sich in der Gelenkhöhle bis zu 5 cm große Knorpel- oder Knochenkörper bilden.
Die Klinik der Inselmetaplasie ähnelt der Arthritis: Der Patient ist besorgt über Schmerzen im Hüftbereich, die Beinbeweglichkeit ist eingeschränkt und bei Bewegungen ist ein charakteristisches Knirschen zu hören.
Da es sich bei der Chondromatose um einen dysplastischen Prozess mit Bildung von Chondromic Bodies handelt, ist das Auftreten einer „articular mouse" nicht ausgeschlossen. In diesem Fall kann die "Maus" zwischen den Gelenkflächen der Knochen stecken bleiben, was zu einer teilweisen oder vollständigen Blockade des Gelenks führt. Das Gelenk bleibt blockiert, bis der Knorpelkörper in das Lumen der Kapsel eintritt, und erst danach werden die Bewegungen vollständig wiederhergestellt.
Hinweis: Häufiges oder längeres Verklemmen des Gelenks kann die Entwicklung einer Coxarthrose hervorrufen. Komplikationen der synovialen Chondromatose sind Steifheit (Kontraktur) und Muskelatrophie.
Arthritis
Arthritis ist eine Entzündung, die in den Gelenkflächen des Acetabulums und Femurs lokalisiert ist. Die Niederlage des Hüftgelenks wird Coxitis genannt, die von dumpfen, schmerzenden Schmerzen in der Rückseite des Oberschenkels und der Leistengegend begleitet wird.
Es gibt verschiedene Arten von Arthritis, am häufigsten ist das Hüftgelenk von seiner infektiösen Form betroffen. Andere Arten werden viel seltener diagnostiziert. Warum tritt infektiöse Arthritis auf? Die Entwicklung der Pathologie beginnt, nachdem Bakterien und Viren in die Gelenkhöhle eingedrungen sind.
Das Krankheitsbild der infektiösen Arthritis kann sich je nach Art der verursachenden Mikroorganismen unterscheiden. Es gibt jedoch 5 charakteristische Anzeichen, die bei allen Patienten beobachtet werden:
- Schmerzsyndrom im Gelenk des rechten oder linken Beins (es gibt auch eine bilaterale Läsion);
- Schwellung und Schwellung über dem Gelenk;
- Rötung der Haut;
- verminderte motorische Fähigkeiten;
- Anstieg der Körpertemperatur.
Zu Beginn der Erkrankung verspüren die Patienten starke Schmerzen, insbesondere beim Aufstehen aus sitzender Position. Das Gelenk schmerzt fast ständig, wegen der Schmerzen ist es unmöglich zu stehen oder zu sitzen. Zu beachten ist, dass die infektiöse Form der Arthritis immer von Fieber, Schüttelfrost, Kopfschmerzen, Schwäche und Übelkeit begleitet wird.
Juvenile Epiphysiolyse
Der Begriff Epiphysiolyse bedeutet wörtlich den Zerfall, die Zerstörung der Gelenkfläche des Knochens bzw. des ihn bedeckenden Knorpels. Ein charakteristisches Merkmal eines solchen Schadens ist die Beendigung des Knochenwachstums in der Länge, was zu einer Asymmetrie der unteren Extremitäten führt.
Bei Erwachsenen tritt Epiphysiolyse mit einer Fraktur mit Verschiebung oder Ruptur der Epiphyse auf. Die Zerstörung der Epiphyse in der Wachstumszone ist nur im Jugendalter möglich, daher wird die Krankheit als juvenil bezeichnet.
Juvenile Epiphysiolyse ist eine endokrin-orthopädische Pathologie, die auf einem Ungleichgewicht zwischen Wachstumshormonen und Sexualhormonen beruht. Es sind diese beiden Gruppen von Hormonen, die für die normale Funktion des Knorpelgewebes unerlässlich sind.
Das Vorherrschen von Wachstumshormonen gegenüber Sexualhormonen führt zu einer Abnahme der mechanischen Festigkeit der Wachstumszone des Oberschenkelknochens und die Epiphyse wird verschoben. Der Endabschnitt des Knochens befindet sich unterhalb und hinter dem Acetabulum.
Typische Symptome der Epiphysiolyse sind Schmerzen an der rechten oder linken Seite des Oberschenkels (je nachdem, welches Gelenk betroffen ist), Lahmheit und eine unnatürliche Beinstellung. Das erkrankte Bein dreht sich nach außen, die Muskeln des Gesäßes, der Ober- und Unterschenkel verkümmern.
Behandlung
Zur Behandlung der Perthes-Krankheit werden Chondroprotektoren verschrieben, um die Knorpelregeneration zu fördern, und Angioprotektoren sind notwendig, um die Durchblutung zu verbessern. Komplexe Therapie umfasst auch Massage, Bewegungstherapie, Physiotherapie - UHF, Elektrophorese mit Kalzium und Phosphor, Fango- und Ozokeritanwendungen.
Patienten mit Perthes-Krankheit wird empfohlen, die Extremität zu entlasten und orthopädische Hilfsmittel (Gipsverbände) sowie spezielle Betten zu verwenden, um eine Deformität des Femurkopfes zu verhindern.
Was bei Arthrose zu tun ist und welche Medikamente zu trinken sind, hängt vom Stadium der Erkrankung ab. Die folgenden Mittel helfen, Schmerzen zu lindern und den pathologischen Prozess in den Stadien 1-2 zu verlangsamen:
- nichtsteroidale entzündungshemmende Mittel (NSAIDs);
- Vasodilatatoren;
- Muskelrelaxantien zum Entspannen von Muskeln;
- Chondroprotektoren;
- hormonell (mit starken Schmerzen);
- Salben und Kompressen mit entzündungshemmender oder chondroprotektiver Wirkung.
In den Stadien 3-4 wird den Patienten eine Operation gezeigt.
Morbus Koenig wird nur chirurgisch behandelt, bei einer arthroskopischen Operation wird der betroffene Knorpelbereich entfernt.
Die Behandlung der diabetischen Arthropathie umfasst die Korrektur der Grunderkrankung - Diabetes mellitus, das Tragen spezieller Entlastungsverbände und die Einnahme von Medikamenten. Allen Patienten werden unabhängig vom Stadium der Erkrankung antiresorptive Medikamente verschrieben - Bisphosphonate sowie Medikamente mit Vitamin D und Kalzium. Zur Linderung von Schmerzen und Entzündungen werden Medikamente aus der Gruppe der NSAIDs und Kortikosteroide verschrieben. Bei infektiösen Komplikationen wird eine Antibiotikatherapie durchgeführt.
Es gibt keine spezifische Behandlung für Pseudogicht; bei Exazerbationen werden entzündungshemmende Medikamente verschrieben. Eine große Menge an Flüssigkeit, die sich im Gelenk angesammelt hat, ist ein Hinweis auf eine intraartikuläre Punktion, bei der die Flüssigkeit abgepumpt und Kortikosteroid-Medikamente verabreicht werden.
Die Chondromatose des Hüftgelenks erfordert einen obligatorischen chirurgischen Eingriff, dessen Volumen vom Ausmaß der Läsion abhängt. Bei einer geringen Anzahl von Knorpelkörperchen werden sie durch partielle Synovektomie (Exzision der Synovialmembran) oder minimal-invasive Arthroskopie (durch drei Punktionen) entfernt. Die operative Behandlung einer fortschreitenden Form der Chondromatose kann nur radikal erfolgen und erfolgt mittels offener Arthrotomie oder kompletter (totaler) Synovektomie.
Die Therapie der akuten infektiösen Arthritis umfasst das obligatorische Anlegen eines Gipsverbandes im Bereich des Hüftgelenks, die Einnahme von Medikamenten verschiedener Gruppen (NSAIDs, Antibiotika, Steroide). Mit der Entwicklung eines eitrigen Prozesses wird eine Reihe von therapeutischen Punktionen durchgeführt, um das Gelenk zu desinfizieren.
Die Behandlung der juvenilen Epiphysiolyse ist nur chirurgisch. Während der Operation wird eine geschlossene Reposition der Knochen durchgeführt, für die eine Skeletttraktion verwendet wird. Dann werden die kombinierten Teile der Knochen mit Stiften und Transplantaten fixiert.
Absolut alle Pathologien des Hüftgelenks sind schwerwiegende Erkrankungen, die eine obligatorische ärztliche Überwachung erfordern. Verletzungen nach Stürzen oder Stößen, die mit starken Schmerzen, eingeschränkter Beweglichkeit und Veränderungen der Gelenkkonfiguration einhergehen, bedürfen einer notärztlichen Versorgung. Wenn es keine traumatischen Verletzungen gab und regelmäßig Schmerzen unterschiedlicher Intensität im Gelenk auftreten, ist es notwendig, einen Termin bei einem Hausarzt oder Rheumatologen zu vereinbaren und sich einer Untersuchung zu unterziehen.




























